Ángel Aledo Serrano es neurólogo y está especializado en Epilepsia pediátrica y de adultos en el Hospital Ruber Internacional (Madrid), colaborando también en la Clínica Corachan (Barcelona). Está especializado en el tratamiento de la epilepsia refractaria con diferentes enfoques: cirugía de epilepsia para epilepsias focales refractarias, terapias de precisión para epilepsias genéticas y encefalopatías del desarrollo, o terapias inmunomoduladoras para epilepsias autoinmunes, entre otras. Realiza una amplia labor docente colaborando con universidades y divulgativa en redes sociales, colaborando además con numerosas asociaciones de pacientes como asesor médico y científico.
Técnicas mínimamente invasivas para el tratamiento de la epilepsia refractaria
Publicado por: Dr. Ángel Aledo Serrano
La cirugía de la epilepsia es un tratamiento útil y seguro para una gran proporción de personas con epilepsia focal que no se controlan con fármacos antiepilépticos. La epilepsia refractaria supone alrededor del 30% del total, y se calcula, por ejemplo, que existen alrededor de 130.000 personas con epilepsia refractaria en España. Sin embargo, aunque ha demostrado suponer una mejora significativa en la calidad de vida de los pacientes, es una estrategia de tratamiento poco utilizada. Uno de los motivos de esta “infrautilización” es el miedo a las consecuencias derivadas de realizar una neurocirugía abierta. En los últimos años, se han desarrollado diferentes técnicas que, mediante procedimientos mínimamente invasivos, pueden emplearse como alternativa a la cirugía abierta en pacientes seleccionados. Algunas de estas técnicas son:
Termocoagulación con radiofrecuencia guiada por estéreo-electroencefalografía (E-EEG):
La termocoagulación o termoablación con electrodos intracerebrales, debido a su eficacia y seguridad, se ha impuesto como una de las principales opciones de tratamiento mínimamente invasivas para pacientes con epilepsia focal en centros de referencia europeos y americanos. Consiste en la implantación de electrodos en la profundidad del cerebro que permiten delimitar la zona epileptógena (área cerebral donde se generan las crisis epilépticas) mediante un registro de electroencefalograma, similar al de superficie con EEG habitual, pero con mayor precisión al estar implantado dentro de la corteza cerebral. Esta implantación se realiza con un procedimiento poco invasivo, con electrodos de menos de 1 mm de grosor y orificios pequeños en el cráneo. Una vez identificada el área donde se originan las crisis, gracias a la aplicación de energía térmica, se puede producir una pequeña lesión en la zona seleccionada y así impedir la generación de las crisis.
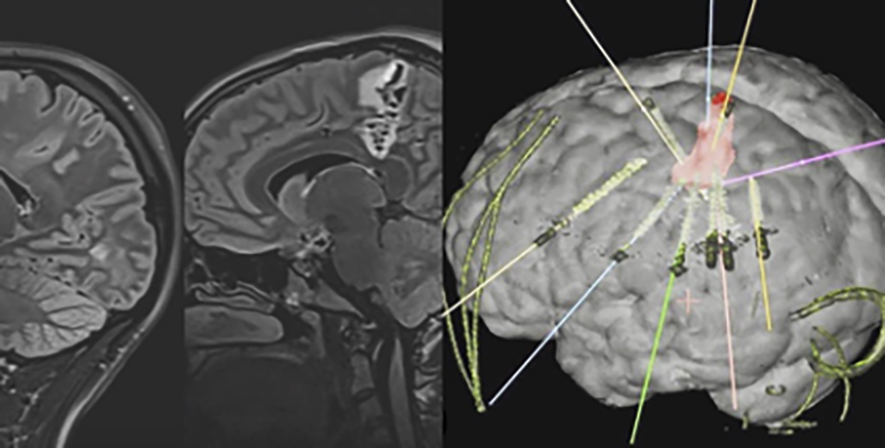
Alrededor del 50% de los pacientes que se someten a este tratamiento presentan una mejoría significativa en la frecuencia de las crisis. Además, la respuesta inicial a la termocoagulación predice un buen resultado si posteriormente es necesaria una una cirugía resectiva abierta. La tasa de complicaciones es muy baja y depende en gran medida de la experiencia del equipo de neurología-neurocirugía que la lleve a cabo. Además, para realizar la ablación, no se requiere anestesia, lo cual permite monitorizar la eficacia y seguridad del tratamiento “a tiempo real”.
Laser con termoablación (laser ablation)
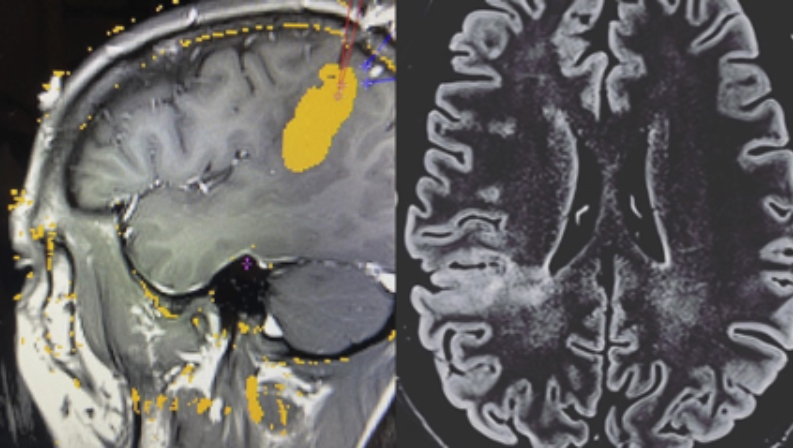
El laser ablation es una técnica moderna que ha venido a revolucionar el tratamiento de la epilepsia junto al resto de técnicas mínimamente invasivas. Es una técnica en la que se inserta, mediante un pequeño orificio, una sonda en el área que produce las crisis epilépticas y se aplica energía térmica para lesionar ese tejido. Tiene la ventaja que permite la monitorización del proceso con resonancia magnética (el procedimiento se hace dentro de la estación de resonancia magnética, con el paciente anestesiado y dormido). Esto hace que sea una opción para pacientes con lesiones cerebrales pequeñas y bien delimitadas. Tiene una alta eficacia para conseguir que los pacientes queden libres de crisis si se seleccionan bien los candidatos, permitiendo además menos complicaciones quirúrgicas, con alta del hospital muy precoz (en 24 ó 48 horas). En ocasiones se puede usar la termocoagulación inicialmente y después el laser ablation, si la primera no ha sido eficaz pero se ha localizado la región de inicio con estereo-EEG. Algunas lesiones profundas se tratan mejor con laser que con cirugía convencional, por su precisión y capacidad para tratar zonas profundas sin dañar las superficiales.
Radiocirugía con Gamma Knife (GK):
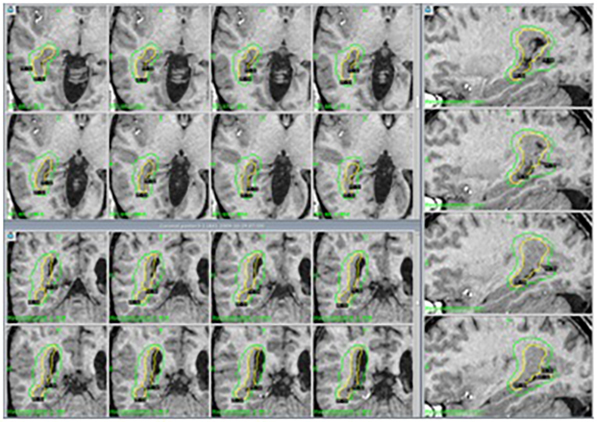
La radiocirugía con estereotaxia consiste en la lesión con radiación gamma de un área circunscrita del cerebro. Existen múltiples indicaciones para la aplicación del Gamma Knife, entre ellas, las más estudiadas son la epilepsia secundaria a hamartomas hipotalámicos o para pacientes con esclerosis de hipocampo que no deseen la cirugía abierta, sin embargo, también es útil en otro tipo de lesiones, como las displasias corticales focales especialmente si se encuentran en áreas “de riesgo” para la cirugía abierta. Su principal desventaja es que el efecto sobre el control de crisis puede tardar entre 12 y 24 meses en aparecer, pero es una técnica segura, indolora y que no requiere hospitalización para llevarse a cabo, por lo que el paciente puede irse a casa el mismo día de su realización.
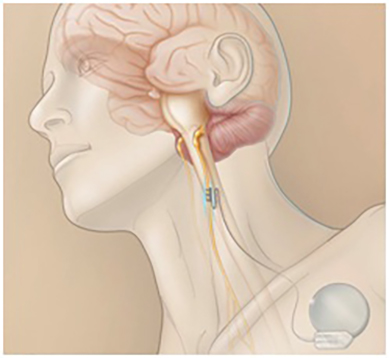
Otras técnicas: Estimulación del Nervio Vago, RNS (“Responsive-Neuroestimulation”) y Estimulador trigeminal.
Mientras las técnicas previas son técnicas curativas, estas segundas son “paliativas” ya que no eliminan completamente las crisis epilépticas del paciente. Sin embargo, pueden ser útiles para disminuir la intensidad de las crisis y, por ejemplo, las caídas relacionadas con las mismas. Se basan en la implantación de dispositivos que detectan el inicio de las crisis y, mediante la aplicación de un estímulo eléctrico, impiden su propagación. El más utilizado es el estimulador del Nervio Vago (imagen), que se utiliza sobretodo para los pacientes con crisis violentas con riesgo de caída. La segunda, menos utilizada, implanta un generador en el cráneo que, mediante unos electrodos, manda pulsos eléctricos a una zona determinada del cerebro en el momento en el que se está empezando a generar la crisis. La estimulación trigeminal es una opción que, aunque no ha demostrado una eficacia significativa en el control de las crisis, sí parece que mejora la calidad de vida de los pacientes que lo llevan.
Estimulación cerebral profunda
Consiste en la estimulación con radiofrecuencia de unos electrodos implantados con estereotaxia en los núcleos de la profundidad cerebral (núcleos del tálamo). Aunque su eficacia en cuanto a control de crisis es modesta, hay estudios que avalan su eficacia en pacientes con epilepsias que no responden a tratamiento médico.
Bibliografía
- Chang EF, Englot DJ, Vadera S. Minimally invasive surgical approaches for temporal lobe epilepsy. Epilepsy Behav 2015: 47:24-33.
- Bourdillon P, Devaux B, Job-Chapron AS, Isnard J. SEEG-guided radiofrequency thermocoagulation. Clin Neurophysiol 2017. ********
- Cossu M, Cardinale F, Casaceli G et al. Stereo-EEG guided radiofrequency thermocoagulations. Epilepsia 2017; 58:66-72.
- McGonigal A, Sahgal A, De Salles A, et al. Radiosurgery for epilepsy: Systematic review and International Stereotactic Radiosurgery Society (ISRS) practice guideline. Epilepsy Res 2017******
- Castinetti F, Brue T, Morange I, Carron R, Régis J. Gamma Knife radiosurgery for hypothalamic hamartoma preserves endocrine functions. Epilepsia 2017; 58:72-76.
- Prince E, Hakimian S, Ko AL, Ojeman JG, Kim MS, Miller JW. Laser Interstitial Thermal Therapy for Epilepsy. Curr Neurol Neurosci Rep 2017; 17-63.
- Donos C, Breier J, Friedman E, et al. Laser ablation for mesial temporal lobe epilepsy: Surgical and cognitive outcomes with and without mesial temporal sclerosis. Epilepsia 2018: 1-18.
- Kawai K, Tanaka T, Baba H, et al. Outcome of vagus nerve stimulation for drug-resistant epilepsy: the first three years of a prospective Japanese registry. Epileptic Disord 2017; 19:327-38.
- Soss J, Heck C, Murray D, et al. A prospective long-term study of external trigeminal nerve stimulation for drug-resistant epilepsy. Epilepsy Behav 2015; 42:44-47.
- Valentín A, García Navarrete E, Chelvarajah R, et al. Deep brain stimulation of the centromedian thalamic nucleus for the treatment of generalized and frontal epilepsies. Epilepsia 2013; 1-11.
















health pliers never stop growing. here is an article that is the same as this article at https://unair.ac.id/site/article/read/3602/in-collaboration-with-shinshu-university-unair-faculty-of-medicine-discusses-intracranial-aneurysm-issues.html